심전도검사
 독일 병원의 중환자실에서 심장을 실시간 모니터링하는 모습(2015년), 환자 위의 모니터 화면에 심전도와 심박수, 혈압 등 심장의 각종 매개변수 값이 표시되어 있다]]
독일 병원의 중환자실에서 심장을 실시간 모니터링하는 모습(2015년), 환자 위의 모니터 화면에 심전도와 심박수, 혈압 등 심장의 각종 매개변수 값이 표시되어 있다]]
심전도검사(Electrocardiography)는 심전계(electrocardiograph, 장치)를 사용하여 심전도(electrocardiogram, 흔히 ECG 또는 EKG라 불리는 기록)를 생성하는 과정으로, 반복되는 심장 주기를 통해 심장의 전기적 활동을 선 그래프로 보여준다.[^3] 이는 피부에 부착된 전극을 사용하여 심장의 전기적 활동을 시간에 대한 전압 그래프로 나타낸 심장 전기도이다. 이 전극들은 각 심장 주기(심박) 동안 심근의 탈분극과 이어지는 재분극의 결과로 발생하는 미세한 전기적 변화를 감지한다. 정상 심전도 패턴의 변화는 다음을 포함한 수많은 심장 이상에서 나타난다:
-
심방세동[^23] 및 심실빈맥[^24] 등의 심장 리듬 장애;
-
심근허혈[^25] 및 심근경색[^26] 등의 관상동맥 혈류 부족;
-
저칼륨혈증[^27] 등의 전해질 장애.
전통적으로 "ECG"는 보통 아래에서 논의하는 바와 같이 누운 상태에서 촬영하는 12유도 심전도를 의미한다. 그러나 홀터 모니터와 같은 다른 장치도 심장의 전기적 활동을 기록할 수 있으며, 일부 스마트워치 모델도 심전도를 기록할 수 있다. 심전도 신호는 다른 장치를 사용하여 다른 상황에서도 기록될 수 있다.
기존의 12유도 심전도에서는 환자의 사지와 흉부 표면에 10개의 전극을 부착한다. 그런 다음 심장 전위의 전체적인 크기를 12개의 서로 다른 각도("유도")에서 측정하고 일정 시간(보통 10초) 동안 기록한다. 이러한 방식으로 심장 주기 전체에 걸쳐 매 순간 심장 전기적 탈분극의 전체적인 크기와 방향이 포착된다.[^4]
심전도에는 세 가지 주요 구성 요소가 있다:
- P파: 심방의 탈분극을 나타낸다.
- QRS군: 심실의 탈분극을 나타낸다.
- T파: 심실의 재분극을 나타낸다.
각 심박 동안 건강한 심장은 동방결절의 박동조율 세포에서 시작하여 심방 전체로 퍼지고 방실결절을 거쳐 히스속으로 내려가 푸르키네 섬유로 전달되며, 심실 전체로 아래쪽과 왼쪽으로 퍼져나가는 질서 있는 탈분극 진행을 보인다. 이러한 질서 있는 탈분극 패턴이 심전도의 특징적인 파형을 만들어 낸다. 훈련된 임상의에게 심전도는 심장의 구조와 전기 전도 체계의 기능에 대한 방대한 정보를 전달한다.[^28] 무엇보다도, 심전도는 심박의 속도와 리듬, 심장 방의 크기와 위치, 심근 세포나 전도 체계의 손상 유무, 심장 약물의 효과, 그리고 이식된 심박조율기의 기능을 측정하는 데 사용할 수 있다.[^29]
의학적 용도

![불완전 [우각차단 (RBBB)]]을 보이는 26세 남성의 12유도 심전도
심전도 검사의 전반적인 목표는 심장의 전기적 기능에 대한 정보를 얻는 것이다. 이 정보의 의학적 용도는 다양하며, 해석을 위해 심장의 구조에 대한 지식 및 신체 검사 소견과 함께 종합해야 하는 경우가 많다. 심전도 검사의 적응증에는 다음이 포함된다:
- 흉통 또는 심근경색(심장마비) 의심, 예를 들어 ST분절 상승 심근경색(STEMI)[^30] 또는 비ST분절 상승 심근경색(NSTEMI)[^31]
- 호흡곤란, 심잡음,[^5] 실신, 경련, 일시적 의식 소실, 또는 새로 발생한 심계항진을 포함한 부정맥이나 알려진 심장 부정맥의 모니터링
- 약물 모니터링(예: 약물 유발 QT 연장, 디곡신 중독) 및 과량 복용 관리(예: 삼환계 항우울제 과량 복용)
- 고칼륨혈증 등의 전해질 이상
- 모든 형태의 마취가 포함되는 주술기 모니터링(예: 감시 마취 관리, 전신 마취). 여기에는 수술 전 평가와 수술 중 및 수술 후 모니터링이 포함된다.
- 심장 부하 검사
- 심장의 컴퓨터 단층촬영 혈관조영술(CTA) 및 자기공명 혈관조영술(MRA) (심전도는 스캔을 "동기화"하여 심장의 해부학적 위치를 안정적으로 유지하는 데 사용된다)
- 임상 심장 전기생리학, 대퇴정맥을 통해 카테터를 삽입하며 카테터 길이를 따라 여러 전극을 배치하여 심장 내부의 전기 활동 방향을 기록할 수 있다.
심전도는 짧은 간헐적 기록 또는 지속적 심전도 모니터링으로 기록할 수 있다. 지속적 모니터링은 중환자, 전신 마취를 받는 환자에게 사용된다.[^32][^6]
선별검사

성인의 경우, 예방 목적으로 무증상이거나 심혈관 질환 위험이 낮은 사람들에게 심전도를 사용하는 것을 뒷받침하는 근거는 없다.[^33][^7][^8] 이는 심전도가 문제의 존재를 잘못 나타내어 오진, 침습적 시술 권고, 과잉 치료로 이어질 수 있기 때문이다. 그러나 항공기 조종사와 같은 특정 중요 직종에 종사하는 사람들은 정기 건강 검진의 일부로 심전도 검사가 요구될 수 있다. 비대성 심근병증 선별검사는 심장 돌연사에 대한 우려로 스포츠 신체검사의 일환으로 청소년에게도 고려될 수 있다.[^34]
심전도 기기

19세기에 개발된 기계식 심장 기록기(심첨 심장도)는 심장 또는 흉벽의 움직임을 스프링과 공기실 시스템으로 전달하여 심장의 움직임을 기록하였다. 기록 레버가 이러한 움직임을 그을음이 묻은 회전 실린더 위에 추적하여 심장도를 생성하였다. 이 장치는 모든 신체 움직임을 포착하여 오차가 발생하였기 때문에 정확도가 제한적이었다.[^35]
현대의 심전도는 중앙 장치에 연결된 일련의 전극으로 구성된 기기에 의해 기록된다.[^36]
19세기 후반, 과학자들이 심장의 전기적 활동을 발견하면서 심전도 기기의 개발로 이어졌다. 빌렘 에인트호벤이 1903년에 개발한 현사 검류계는 이러한 신호의 정밀한 측정을 가능하게 하여 심장 기록술에 혁명을 일으켰다. 그는 이 업적으로 1924년 노벨상을 수상하였다.
초기 ECG 기기는 아날로그 전자 회로로 제작되었으며, 신호가 모터를 구동하여 종이 위에 신호를 인쇄하였다. 오늘날 심전도 기기는 심장의 전기적 활동을 디지털 신호로 변환하기 위해 아날로그-디지털 변환기를 사용한다. 현재 많은 ECG 기기는 휴대가 가능하며, 일반적으로 작은 바퀴 달린 카트 위에 화면, 키보드, 프린터를 포함하고 있다. 심전도 분야의 최근 발전에는 피트니스 트래커와 스마트워치에 내장할 수 있는 더욱 소형화된 장치의 개발이 포함된다.[^37] 이러한 소형 장치는 종종 단일 제I유도를 제공하기 위해 두 개의 전극에만 의존한다.[^38] 배터리로 구동되는 휴대용 12유도 장치도 이용 가능하다.
ECG 기록은 안전하고 통증이 없는 절차이다.[^39] 기기는 상용 전원으로 구동되지만 접지 리드를 포함한 여러 안전 기능이 설계되어 있다. 기타 특징은 다음과 같다:
- 제세동 보호: 의료 현장에서 사용되는 모든 ECG는 제세동이 필요한 환자에게 부착될 수 있으며, ECG는 이 에너지원으로부터 자체를 보호해야 한다.
- 정전기 방전은 제세동 방전과 유사하며 최대 18,000볼트의 전압 보호가 필요하다.
- 또한, 우각 구동기라 불리는 회로가 동상 간섭(일반적으로 50 또는 60 Hz 상용 전원)을 줄이는 데 사용될 수 있다.
- 인체를 통해 측정되는 ECG 전압은 매우 미약하다. 이러한 저전압은 저잡음 회로, 계측 증폭기, 전자기 차폐를 필요로 한다.
- 동시 유도 기록: 초기 설계는 각 유도를 순차적으로 기록하였으나, 현재 모델은 여러 유도를 동시에 기록한다.
대부분의 현대 ECG 기기에는 자동 해석 알고리즘이 포함되어 있다. 이 분석은 PR 간격, QT 간격, 보정 QT(QTc) 간격, PR 축, QRS 축, 리듬 등의 특성을 계산한다. 이러한 자동 알고리즘의 결과는 전문가의 해석에 의해 검증 및/또는 수정될 때까지 "예비적"인 것으로 간주된다. 최근의 발전에도 불구하고, 임상적 오관리를 초래할 수 있다.[^40]
심장 모니터
.jpg) 표준 심전도 기기 외에도 ECG 신호를 기록할 수 있는 다른 장치들이 있다. 휴대용 장치는 1962년 홀터 모니터가 도입된 이래로 존재해 왔다.
전통적으로 이러한 모니터는 ECG를 기록하기 위해 피부에 패치가 부착된 전극을 사용하였으나, 새로운 장치는 전선 없이 단일 패치로 가슴에 부착할 수 있으며, Zio(Zio XT), TZ Medical(Trident), Philips(BioTel), BardyDx(CAM) 등 많은 업체에서 개발하였다.
인공 심장 박동기 및 삽입형 심장 제세동기와 같은 삽입형 장치는 심장 내 리드와 삽입된 배터리/발전기 사이에서 ECG 신호와 유사한 "원거리장" 신호를 측정할 수 있다(엄밀히 말하면, 심장 내에서 기록된 신호는 전기도라 불리며, 다르게 해석된다).
홀터 모니터의 개발은 삽입형 루프 기록기의 탄생으로 이어졌으며, 이는 동일한 기능을 수행하지만 수년간 지속되는 배터리를 갖춘 삽입형 장치이다.
표준 심전도 기기 외에도 ECG 신호를 기록할 수 있는 다른 장치들이 있다. 휴대용 장치는 1962년 홀터 모니터가 도입된 이래로 존재해 왔다.
전통적으로 이러한 모니터는 ECG를 기록하기 위해 피부에 패치가 부착된 전극을 사용하였으나, 새로운 장치는 전선 없이 단일 패치로 가슴에 부착할 수 있으며, Zio(Zio XT), TZ Medical(Trident), Philips(BioTel), BardyDx(CAM) 등 많은 업체에서 개발하였다.
인공 심장 박동기 및 삽입형 심장 제세동기와 같은 삽입형 장치는 심장 내 리드와 삽입된 배터리/발전기 사이에서 ECG 신호와 유사한 "원거리장" 신호를 측정할 수 있다(엄밀히 말하면, 심장 내에서 기록된 신호는 전기도라 불리며, 다르게 해석된다).
홀터 모니터의 개발은 삽입형 루프 기록기의 탄생으로 이어졌으며, 이는 동일한 기능을 수행하지만 수년간 지속되는 배터리를 갖춘 삽입형 장치이다.
또한 ECG 센서 모듈이 포함된 다양한 아두이노 키트와 ECG 신호를 기록할 수 있는 스마트워치 장치가 출시되어 있으며, 4세대 Apple Watch(2018), Samsung Galaxy Watch 4(2021) 및 그 이후의 장치들이 이에 해당한다.
전극과 유도
![사지 전극의 올바른 배치. 사지 전극은 사지의 먼 쪽이나 엉덩이/어깨에 가까운 곳에 배치할 수 있으며, 대칭적으로 배치하기만 하면 된다.^41 ]


전극은 체표면에 부착하는 실제 전도성 패드이다.[^9] 임의의 전극 쌍은 두 부착 위치 간의 전위차를 측정할 수 있다. 이러한 쌍이 유도를 형성한다. 그러나 "유도"는 물리적 전극과 가상 전극 사이에서도 형성될 수 있으며, 가상 전극은 여러 유도의 평균이다. 모든 임상 ECG는 흉부 유도를 측정하는 가상 전극으로 윌슨 중심 단자(WCT)를 사용하며, 그 전위는 세 표준 사지 유도에 의해 측정된 평균 전위로 정의된다.[^10]
일반적으로 신체에 부착된 10개의 전극을 사용하여 12개의 ECG 유도를 형성하며, 각 유도는 특정 전위차를 측정한다.[^11]
12유도 ECG
유도는 사지 유도, 증폭 사지 유도, 흉부 유도의 세 가지 유형으로 나뉜다. 12유도 ECG는 관상면(수직면)에서 바퀴살처럼 배열된 세 개의 사지 유도와 세 개의 증폭 사지 유도, 그리고 수직인 횡단면(수평면)에 위치하는 여섯 개의 흉부 유도로 구성된다.[^12]
전극은 표준 위치에 배치해야 하며, '왼쪽' 또는 '오른쪽'은 해부학적 방향, 즉 환자의 왼쪽 또는 오른쪽을 의미한다. 응급 상황이나 기타 문제로 인한 예외는 잘못된 분석을 방지하기 위해 기록해야 한다.[^42]
12개의 표준 ECG 유도와 전극은 아래에 나열되어 있다.[^43] 모든 유도는 사실상 양극성이며, 하나의 양극과 하나의 음극을 가진다. "단극성"이라는 용어는 정확하지도 유용하지도 않다.[^10]
{| class="wikitable collapsible" |+ ECG 전극과 배치 |- ! 유형 ! 명칭 (AHA) ! 색상 (AHA) ! 배치 ! 명칭 (IEC) ! 색상 (IEC) |- ! scope=rowgroup rowspan=4 | 사지 | RA (오른팔) | 흰색 | 오른팔, 어깨 아래, 두꺼운 근육을 피하여 배치. | R (오른쪽) | 빨간색 |- | LA (왼팔) | 검은색 | RA 배치와 대칭적으로 배치. | L (왼쪽) | 노란색 |- | RL (오른다리) | 초록색 | 오른다리, 엉덩이 아래에 배치. | N (중성) | 검은색 |- | LL (왼다리) | 빨간색 | RL 배치와 대칭적으로 배치. | F (발) | 초록색 |- ! scope=rowgroup rowspan=6 | 흉부 | V1 | 갈색 & 빨간색 | 흉골 오른쪽 경계의 네 번째 늑간. | C1 | 흰색 & 빨간색 |- | V2 | 갈색 & 노란색 | 흉골 왼쪽 경계의 네 번째 늑간 (V1과 대칭). | C2 | 흰색 & 노란색 |- | V3 | 갈색 & 초록색 | V2와 V4 전극 사이의 중간 지점 (직선상). | C3 | 흰색 & 초록색 |- | V4 | 갈색 & 파란색 | 쇄골 중앙선상의 다섯 번째 늑간. | C4 | 흰색 & 갈색 |- | V5 | 갈색 & 주황색 | V4와 동일한 수평면의 왼쪽 전액와선. 전액와선이 모호한 경우 V4와 V6 사이의 중간에 배치. | C5 | 흰색 & 검은색 |- | V6 | 갈색 & 보라색 | V4와 동일한 수평면의 왼쪽 중액와선. | C6 | 흰색 & 보라색 |}
{| class="wikitable collapsible" |+ ECG 유도와 관찰 방향 |- ! 유형 ! 명칭 ! 유도 관찰 방향 |- ! rowspan=3 | 사지 | I | RA에서 LA 방향. 전두면 및 수평면을 따라 0° (직접 왼쪽 방향). |- | II | RA에서 LL 방향. 전두면을 따라 I에서 시계 방향으로 60°. |- | III | LA에서 LL 방향. 전두면을 따라 I에서 시계 방향으로 120°. |- ! rowspan=3 | 증폭 사지 | aVL | WCT에서 LA 방향. 전두면을 따라 -30° (I에서 시계 방향으로 330°). |- | aVR | WCT에서 RA 방향. 전두면을 따라 -150° (I에서 210°). |- | aVF | WCT에서 LL 방향. 전두면을 따라 90°. |- ! rowspan=6 | 흉부 | V1 | 네 번째 늑간 (제4늑골과 제5늑골 사이), 흉골(가슴뼈) 바로 오른쪽 |- | V2 | 네 번째 늑간 (제4늑골과 제5늑골 사이), 흉골 바로 왼쪽. |- | V3 | V2 유도와 V4 유도 사이. |- | V4 | 다섯 번째 늑간 (제5늑골과 제6늑골 사이), 쇄골 중앙선상. |- | V5 | V4와 동일한 수평선을 따라 왼쪽 전액와선상. |- | V6 | V4 및 V5와 동일한 수평선을 따라 중액와선상. |}
일반적으로 사용되는 두 가지 유형의 전극은 얇고 평평한 종이 형태의 스티커와 자체 접착식 원형 패드이다. 전자는 일반적으로 단일 ECG 기록에 사용되며, 후자는 더 오래 부착되므로 지속적인 기록에 사용된다. 각 전극은 전기 전도성 전해질 겔과 은/염화은 도체로 구성된다.[^44] 겔에는 일반적으로 염화칼륨이 포함되어 있으며, 때때로 염화은도 포함되어 피부에서 와이어를 거쳐 심전계로 전자 전도를 가능하게 한다.[^45]
가상 전극
가상 전극은 흉부 유도에서 유용한 측정값을 얻는 데 사용되며, 증폭 사지 유도의 생성도 가능하게 한다.
가상 전극은 윌슨 중심 단자(WCT)로 알려져 있다. 흉부 유도의 경우, WCT는 세 표준 사지 유도(I, II, III)의 평균으로 형성된다: V_W = \frac{1}{3}(RA+LA+LL)
따라서 WCT는 심장의 약간 후방에 위치하는 가상 전극이다. 이는 흉부 유도의 전위를 측정하는 유용한 기준점이다.[^10]
WCT는 과거에 가상 사지 유도의 기준으로 사용되었으나, 이 방식은 매우 작은 진폭의 유도를 생성했다. 현재는 골드버거의 수정법이 각 증폭 사지 유도 aVF, aVR, aVL을 생성하는 데 사용되며, 이는 표준 WCT보다 50% 더 큰 진폭의 유도를 생성한다. 골드버거의 WCT는 다음과 같이 형성된다:[^10] aVR = RA - \frac{LA + LL}{2} aVL = LA - \frac{RA + LL}{2} aVF = LL - \frac{RA + LA}{2}
12유도 ECG에서 사지 유도를 제외한 모든 유도는 단극성으로 간주된다(aVR, aVL, aVF, V1, V2, V3, V4, V5, V6). 전압 측정에는 두 개의 접점이 필요하므로, 전기적으로 단극성 유도는 공통 유도(음극)와 단극성 유도(양극)에서 측정된다. 공통 유도의 평균화와 추상적인 단극성 유도 개념은 이해를 더 어렵게 하며, "유도"와 "전극"의 부정확한 사용으로 인해 더욱 복잡해진다. 실제로 VW는 일정한 기준값이 아니라 심장 주기 전체에 걸쳐 변동하는 값을 가진다. 또한 신호가 통과하는 신체 부위 때문에 진정한 심장 중심 전위를 나타내지 않는다.[^46] 전압은 정의상 두 점 사이의 양극성 측정이므로, 심전도 유도를 "단극성"이라고 기술하는 것은 전기적으로 거의 의미가 없으며 피해야 한다. 미국심장협회는 "모든 유도는 사실상 '양극성'이며, 증폭 사지 유도와 흉부 유도를 설명할 때 '단극성'이라는 용어는 정밀하지 않다"고 명시하고 있다.[^47]
사지 유도
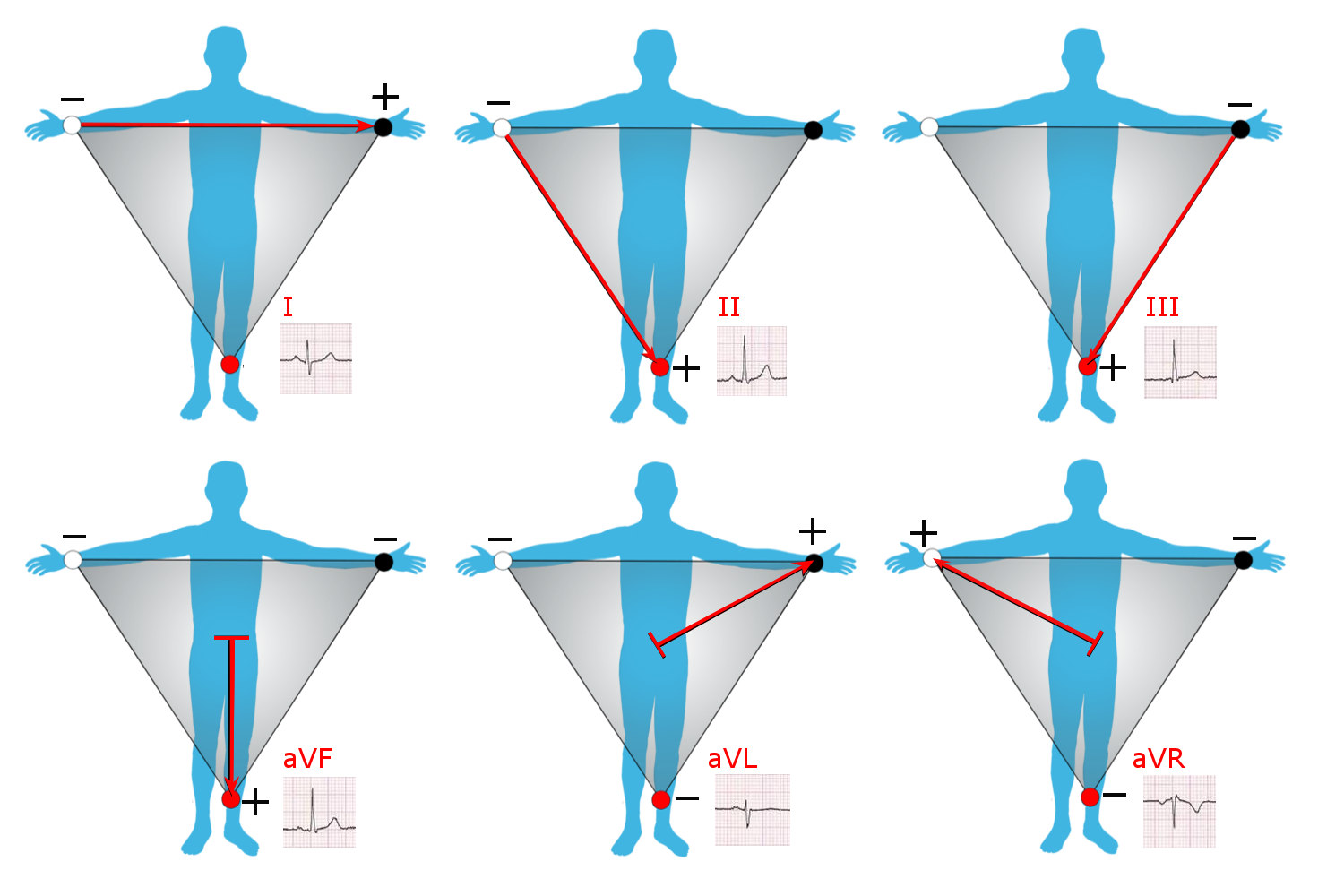

유도 I, II, III은 사지 유도라고 불린다. 이 신호를 형성하는 전극은 사지에 위치하며, 각 팔에 하나씩, 왼쪽 다리에 하나가 있다.[^48][^49] 사지 유도는 아인트호벤 삼각형으로 알려진 것의 꼭짓점을 형성한다.[^50]
- 유도 I은 (양극) 왼팔(LA) 전극과 오른팔(RA) 전극 사이의 전압이다: I = LA - RA
- 유도 II는 (양극) 왼다리(LL) 전극과 오른팔(RA) 전극 사이의 전압이다: II = LL - RA
- 유도 III은 (양극) 왼다리(LL) 전극과 왼팔(LA) 전극 사이의 전압이다: III = LL - LA
증폭 사지 유도
유도 aVR, aVL, aVF는 증폭 사지 유도이다. 이들은 유도 I, II, III과 동일한 세 전극에서 유도되지만, 음극으로 골드버거 중심 단자를 사용한다. 골드버거 중심 단자는 두 사지 전극 입력의 조합이며, 각 증폭 유도마다 다른 조합이 사용된다. 이하에서는 "음극"으로 지칭한다.
- 증폭 벡터 오른쪽(aVR) 유도는 양극이 오른팔에 있다. 음극은 왼팔 전극과 왼다리 전극의 조합이다: aVR = RA - \frac{1}{2} (LA + LL) = \frac 32 (RA - V_W)
- 증폭 벡터 왼쪽(aVL) 유도는 양극이 왼팔에 있다. 음극은 오른팔 전극과 왼다리 전극의 조합이다: aVL = LA - \frac{1}{2} (RA + LL) = \frac 32 (LA - V_W)
- 증폭 벡터 발(aVF) 유도는 양극이 왼다리에 있다. 음극은 오른팔 전극과 왼팔 전극의 조합이다: aVF = LL - \frac{1}{2} (RA + LA) = \frac 32 (LL - V_W)
유도 I, II, III과 함께 증폭 사지 유도 aVR, aVL, aVF는 6축 기준 체계의 기초를 형성하며, 이는 전두면에서 심장의 전기축을 계산하는 데 사용된다.
구형 유도(VR, VL, VF)는 윌슨 중심 단자를 음극으로 사용하지만, 구형 ECG 기기의 두꺼운 선에 비해 진폭이 너무 작았다. 골드버거 단자는 윌슨 결과를 50% 확대(증폭)하지만, 세 유도 모두에 동일한 음극을 사용하지 않음으로써 물리적 정확성을 희생한다.[^51]
흉부 유도
흉부 유도는 다른 여섯 유도에 수직인 횡단면(수평면)에 위치한다. 여섯 개의 흉부 전극은 대응하는 여섯 개의 흉부 유도(V1, V2, V3, V4, V5, V6)의 양극 역할을 한다. 윌슨 중심 단자가 음극으로 사용된다. 최근에는 단극성 흉부 유도를 사용하여 수평면에서 우측에서 좌측 축을 탐색하는 양극성 흉부 유도가 만들어지고 있다.[^13]
특수 유도
특정 진단 목적을 위해 추가 전극을 배치하여 다른 유도를 생성하는 경우가 드물게 있다. 우측 흉부 유도는 우심실 병리나 우심증을 더 잘 연구하기 위해 사용될 수 있으며 R로 표기한다(예: V5R). 후방 유도(V7에서 V9)는 후벽 심근경색의 존재를 입증하는 데 사용될 수 있다. 루이스 유도 또는 S5 유도(두 번째 늑간의 흉골 우측 경계에 전극이 필요함)는 심실 활동과 관련하여 심방 활동을 더 잘 감지하는 데 사용될 수 있다.[^52]
식도 유도는 좌심방 후벽까지의 거리가 약 5~6 mm에 불과한 식도 부위에 삽입할 수 있다(연령과 체중이 다른 사람들에서도 일정하게 유지됨).[^14] 식도 유도는 특정 심장 부정맥, 특히 심방조동, 방실결절 회귀성 빈맥, 정방향 방실 회귀성 빈맥의 보다 정확한 감별에 유용하다.[^15] 또한 볼프-파킨슨-화이트 증후군 환자의 위험도 평가 및 회귀에 의한 상심실성 빈맥의 종료에도 사용할 수 있다.[^15]
심장내 전기도(ICEG)는 본질적으로 일부 심장내 유도(즉, 심장 내부)가 추가된 ECG이다. 표준 ECG 유도(외부 유도)는 I, II, III, aVL, V1, V6이다. 심장 도관술을 통해 2~4개의 심장내 유도가 추가된다. 추가 명시 없이 "전기도"(EGM)라는 단어는 보통 심장내 전기도를 의미한다.[^53]
ECG 보고서에서의 유도 위치
표준 12유도 ECG 보고서(심전도)는 12개 유도 각각의 2.5초 기록을 보여준다. 기록은 가장 일반적으로 4열 3행의 격자로 배열된다. 첫 번째 열은 사지 유도(I, II, III), 두 번째 열은 증폭 사지 유도(aVR, aVL, aVF), 나머지 두 열은 흉부 유도(V1에서 V6)이다. 추가적으로 리듬 스트립이 네 번째 또는 다섯 번째 행으로 포함될 수 있다.
페이지 전체의 시간 흐름은 연속적이며, 동일한 시간 동안 12개 유도의 기록을 나타낸다. 다시 말해, 출력이 종이 위에서 바늘로 기록된다면, 종이가 바늘 아래로 이동하면서 각 행은 유도를 전환하게 된다. 예를 들어, 최상단 행은 먼저 유도 I을 기록한 다음, 유도 aVR로 전환하고, 이어서 V1, 그다음 V4로 전환하므로, 이 네 유도의 기록은 시간순으로 연속 기록되기 때문에 동일한 시간대의 것이 아니다.
유도의 인접성
12개 ECG 유도 각각은 심장의 전기적 활동을 다른 각도에서 기록하므로, 심장의 서로 다른 해부학적 영역과 대응한다. 인접한 해부학적 영역을 바라보는 두 유도를 인접 유도라고 한다.
{| class="wikitable" |- ! 범주 ! 유도 ! 관찰 영역 |- | 하벽 유도 | 유도 II, III 및 aVF | 하면(심장의 횡격막면)의 관점에서 전기적 활동을 관찰 |- | 측벽 유도 | I, aVL, V5 및 V6 | 좌심실 측벽의 관점에서 전기적 활동을 관찰 |- | 중격 유도 | V1 및 V2 | 심장 중격면(심실간 중격)의 관점에서 전기적 활동을 관찰 |- | 전벽 유도 | V3 및 V4 | 좌우 심실 전벽(심장의 흉늑면)의 관점에서 전기적 활동을 관찰 |}
또한, 서로 이웃한 두 흉부 유도는 인접한 것으로 간주된다. 예를 들어, V4는 전벽 유도이고 V5는 측벽 유도이지만, 서로 이웃해 있으므로 인접 유도이다.
전기생리학
심장 전도계의 연구를 심장 전기생리학(EP)이라고 한다. EP 연구는 우측 심장 도관술을 통해 수행된다: 끝에 전극이 달린 와이어를 말초 정맥에서 우심방과 우심실로 삽입하여 전도계에 근접한 다양한 위치에 배치함으로써 해당 전도계의 전기적 활동을 기록할 수 있다.
EP 연구를 위한 표준 도관 위치에는 동방결절 근처의 "고위 우심방(hRA)", 히스속 전위를 측정하기 위해 삼첨판의 중격벽을 가로지르는 "히스(His)", 관상정맥동으로 삽입하는 "관상정맥동(coronary sinus)", 그리고 우심실 첨부에 위치하는 "우심실(right ventricle)"이 포함된다.[^54]
해석
심전도의 해석은 근본적으로 심장의 전기 전도 시스템을 이해하는 것에 관한 것이다. 정상적인 전도는 예측 가능한 패턴으로 시작되고 전파되며, 이 패턴에서 벗어나는 것은 정상 변이이거나 병리적일 수 있다. 심전도는 심장의 기계적 펌프 활동과 동일하지 않다. 예를 들어, 무맥성 전기 활동은 혈액을 펌프해야 하는 심전도를 생성하지만 맥박이 촉지되지 않는다(이는 의료 응급 상황에 해당하며 심폐소생술을 시행해야 한다). 심실세동은 심전도를 생성하지만 생명을 유지하는 심박출량을 생성하기에는 너무 기능 장애가 심하다. 특정 리듬은 양호한 심박출량을 가지는 것으로 알려져 있고, 일부는 불량한 심박출량을 가지는 것으로 알려져 있다. 궁극적으로, 심초음파 또는 기타 해부학적 영상 기법이 심장의 기계적 기능을 평가하는 데 유용하다.[^55]
모든 의학 검사와 마찬가지로, "정상"을 구성하는 것은 인구 연구에 기반한다. 분당 60회에서 100회(bpm) 사이의 심박수 범위는 이것이 일반적인 안정 시 심박수임을 데이터가 보여주기 때문에 정상으로 간주된다.[^56]
이론
]]
심전도의 해석은 궁극적으로 패턴 인식에 관한 것이다. 발견되는 패턴을 이해하기 위해서는 심전도가 무엇을 나타내는지에 대한 이론을 이해하는 것이 도움이 된다. 이 이론은 전자기학에 뿌리를 두고 있으며 다음 네 가지 요점으로 요약된다:[^57]
- 양극 전극 쪽으로 향하는 심장의 탈분극은 양의 편향을 생성한다
- 양극 전극에서 멀어지는 심장의 탈분극은 음의 편향을 생성한다
- 양극 전극 쪽으로 향하는 심장의 재분극은 음의 편향을 생성한다
- 양극 전극에서 멀어지는 심장의 재분극은 양의 편향을 생성한다
따라서, 탈분극과 재분극의 전체적인 방향은 각 유도의 기록에서 양 또는 음의 편향을 생성한다. 예를 들어, 오른쪽에서 왼쪽으로의 탈분극은 두 벡터가 같은 방향을 가리키기 때문에 제I유도에서 양의 편향을 생성한다. 반면에, 같은 탈분극은 벡터가 수직이기 때문에 V1과 V2에서 최소한의 편향을 생성하며, 이 현상을 등전위라고 한다.
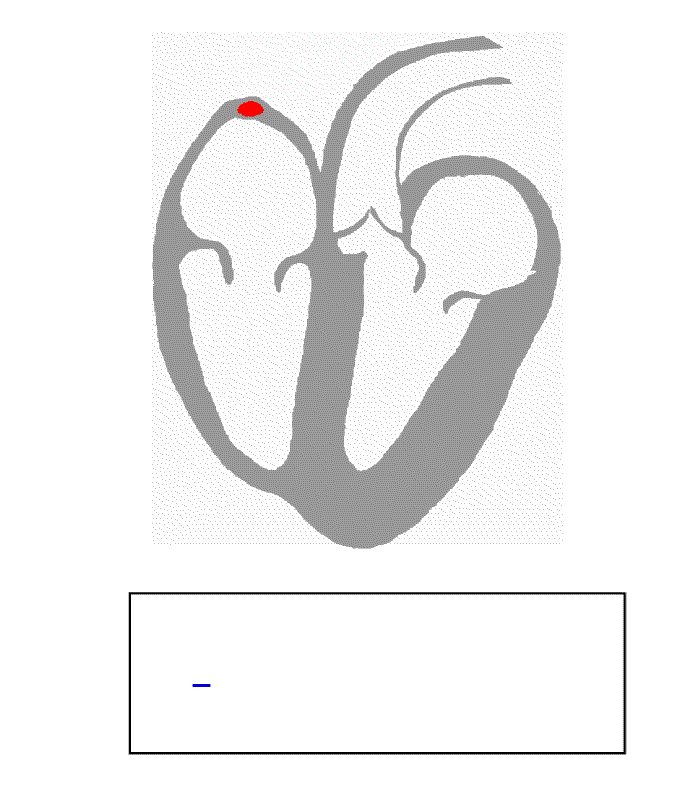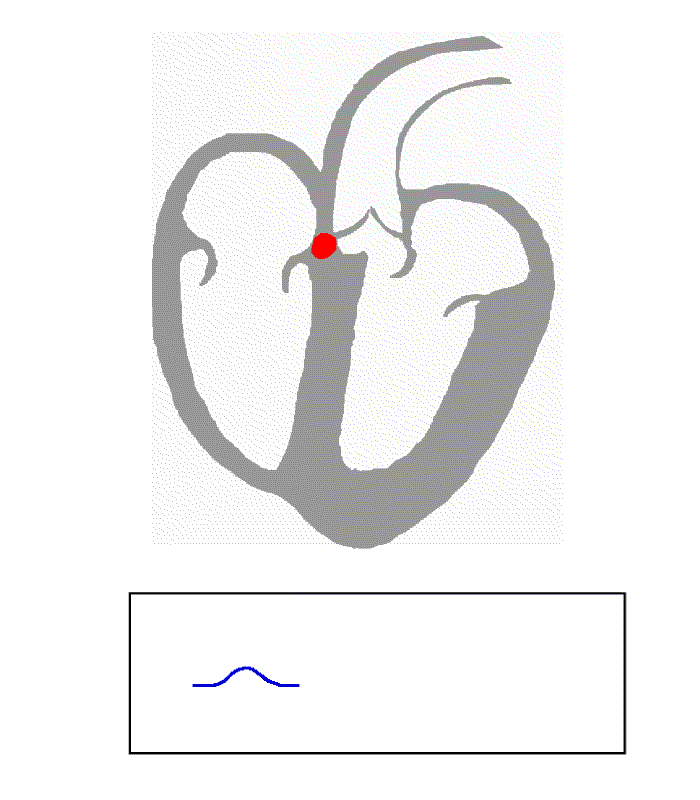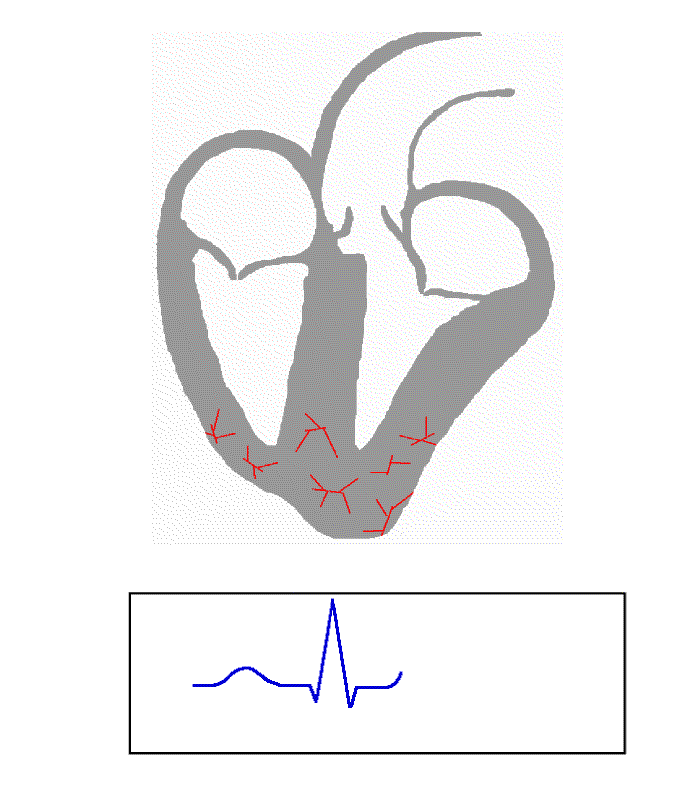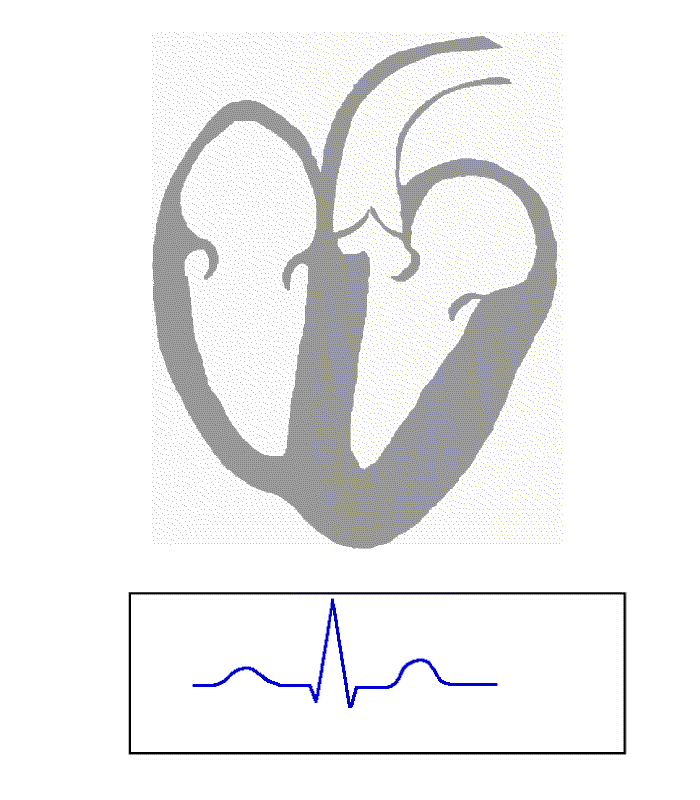
정상 리듬은 네 가지 요소 – P파, QRS군, T파, U파 – 를 생성하며, 각각 상당히 고유한 패턴을 가진다.
- P파는 심방 탈분극을 나타낸다.
- QRS군은 심실 탈분극을 나타낸다.
- T파는 심실 재분극을 나타낸다.
- U파는 유두근 재분극을 나타낸다.
심장의 구조와 주변 환경(혈액 구성 포함)의 변화는 이 네 가지 요소의 패턴을 변화시킨다.
U파는 일반적으로 보이지 않으며 그 부재는 대개 무시된다. 심방 재분극은 일반적으로 훨씬 더 두드러진 QRS군에 숨겨져 있으며, 추가적인 특수 전극 없이는 보통 감지할 수 없다.
배경 격자
심전도는 일반적으로 격자 위에 인쇄된다. 가로축은 시간을 나타내고 세로축은 전압을 나타낸다. 이 격자의 표준 값은 25mm/sec(또는 mm당 40ms)에서 인접한 이미지에 표시되어 있다:[^58]
- 작은 칸은 1 mm × 1 mm이며 0.1 mV × 0.04초를 나타낸다.
- 큰 칸은 5 mm × 5 mm이며 0.5 mV × 0.20초를 나타낸다.
"큰" 칸은 작은 칸보다 더 굵은 선으로 표시된다.
미국의 표준 인쇄 속도는 초당 25 mm(초당 5개의 큰 칸)이지만, 다른 나라에서는 초당 50 mm일 수 있다. 전기생리학 검사 중에는 100 및 200 mm/초와 같은 더 빠른 속도가 사용된다.
심전도의 모든 측면이 정밀한 기록이나 알려진 진폭 또는 시간 스케일에 의존하는 것은 아니다. 예를 들어, 기록이 동성 리듬인지 여부를 결정하는 것은 특징 인식과 매칭만 필요하며, 진폭이나 시간의 측정(즉, 격자의 스케일)은 관련이 없다. 반대의 예로, 좌심실비대의 전압 기준은 격자 스케일을 알아야 한다.
박동수와 리듬
정상 심장에서 심박수는 동방결절이 탈분극하는 속도인데, 이는 동방결절이 심장 탈분극의 근원이기 때문이다. 심박수는 혈압과 호흡수 같은 다른 활력 징후와 마찬가지로 나이에 따라 변한다. 성인에서 정상 심박수는 60~100 bpm(정상 심박)이며, 소아에서는 더 높다.[^59] 정상보다 낮은 심박수를 "서맥"(성인에서 <60)이라 하고, 정상보다 높은 심박수를 "빈맥"(성인에서 >100)이라 한다. 이에 대한 합병증은 심방과 심실이 동기화되지 않아 "심박수"를 심방 또는 심실로 지정해야 하는 경우이다(예: 심실세동에서의 심실 박동수는 300–600 bpm이며, 심방 박동수는 정상[60–100]이거나 더 빠를 수 있다[100–150]).
정상 안정 상태의 심장에서 심장의 생리적 리듬은 정상 동성 리듬(NSR)이다. 정상 동성 리듬은 P파, QRS군, T파의 전형적인 패턴을 생성한다. 일반적으로 정상 동성 리듬에서 벗어나는 것은 부정맥으로 간주된다. 따라서, 심전도를 해석할 때 첫 번째 질문은 동성 리듬이 있는지 여부이다. 동성 리듬의 기준은 P파와 QRS군이 1대 1로 나타나는 것이며, 이는 P파가 QRS군을 유발함을 의미한다.
동성 리듬이 확인되면, 또는 확인되지 않으면, 두 번째 질문은 박동수이다. 동성 리듬의 경우, 이는 1대 1이므로 P파 또는 QRS군의 속도이다. 박동수가 너무 빠르면 동성 빈맥이고, 너무 느리면 동성 서맥이다.
동성 리듬이 아닌 경우, 추가 해석을 진행하기 전에 리듬을 결정해야 한다. 특징적인 소견을 가진 일부 부정맥:
- P파가 없고 "불규칙하게 불규칙한" QRS군은 심방세동의 특징이다.
- QRS군을 동반한 "톱니 모양" 패턴은 심방조동의 특징이다.
- 사인파 패턴은 심실조동의 특징이다.
- P파가 없고 넓은 QRS군과 빠른 심박수가 있으면 심실빈맥이다.
박동수와 리듬의 결정은 추가 해석을 이해하기 위해 필요하다.
축
심장에는 여러 축이 있지만, 가장 일반적인 것은 QRS군의 축이다("축"에 대한 언급은 QRS축을 의미한다). 각 축은 0으로부터의 편차를 도(°)로 나타내는 숫자로 계산적으로 결정되거나, 몇 가지 유형으로 분류할 수 있다.[^60]
QRS축은 전두면에서 심실 탈분극 파전선(또는 평균 전기 벡터)의 일반적인 방향이다. 축을 정상, 좌축 편위, 우축 편위의 세 가지 유형 중 하나로 분류하는 것으로 충분한 경우가 많다. 인구 데이터에 따르면 정상 QRS축은 −30°에서 105°이며, 0°는 제I유도를 따르고 양수는 하방, 음수는 상방이다(6축 기준 체계로 그래프적으로 이해하는 것이 가장 좋다).[^61] +105°를 넘으면 우축 편위이고 −30°를 넘으면 좌축 편위이다(−90°에서 −180°의 제3사분면은 매우 드물며 불확정 축이다). QRS축이 정상인지 확인하는 빠른 방법은 QRS군이 제I유도와 제II유도에서 대부분 양성인지 확인하는 것이다(+90°가 정상 상한인 경우 제I유도와 aVF).[^62]
정상 QRS축은 일반적으로 아래쪽과 왼쪽으로 향하며, 이는 흉부 내 심장의 해부학적 방향을 따른다. 비정상적인 축은 심장의 물리적 형태와 방향의 변화 또는 심실이 비정상적인 방식으로 탈분극하게 하는 전도 시스템의 결함을 시사한다.
{| class="wikitable" |- ! 분류 ! 각도 ! 비고 |- | 정상 | −30° ~ 105° | 정상 |- | 좌축 편위 | −30° ~ −90° | 좌심실비대, 좌전섬유속차단, 또는 오래된 하벽 ST분절 상승 심근경색을 나타낼 수 있음 |- | 우축 편위 | +105° ~ +180° | 우심실비대, 좌후섬유속차단, 또는 오래된 측벽 ST분절 상승 심근경색을 나타낼 수 있음 |- | 불확정 축 | +180° ~ −90° | 드물게 관찰됨; '전기적 무인지대'로 간주됨 |}
정상 축의 범위는 출처에 따라 +90° 또는 105°일 수 있다.
진폭과 간격
심전도 기록의 모든 파형과 그 사이의 간격은 예측 가능한 시간 지속, 허용 진폭(전압) 범위, 전형적인 형태를 가진다. 정상 기록에서 벗어나는 것은 잠재적으로 병리적이며 따라서 임상적으로 중요하다.[^63]
진폭과 간격의 측정을 용이하게 하기 위해, 심전도는 표준 스케일의 그래프 용지에 인쇄된다: 각 1 mm(표준 25mm/s 심전도 용지의 작은 칸 하나)는 x축에서 40밀리초의 시간과 y축에서 0.1밀리볼트를 나타낸다.[^64] {| class="wikitable" |- !특징 !설명 !병리 !지속 시간 |- |P파 |P파는 심방의 탈분극을 나타낸다. 심방 탈분극은 동방결절에서 방실결절로, 우심방에서 좌심방으로 퍼진다. |P파는 일반적으로 aVR을 제외한 대부분의 유도에서 위를 향한다; 비정상적인 P파 축(다른 유도에서 역전)은 이소성 심방 조율기를 나타낼 수 있다. P파가 비정상적으로 긴 지속 시간을 가지면 심방비대를 나타낼 수 있다. 일반적으로 큰 우심방은 높고 뾰족한 P파를 나타내고, 큰 좌심방은 두 개의 봉우리가 있는 이봉형 P파를 나타낸다. |<80 ms |- |PR 간격 |PR 간격은 P파의 시작부터 QRS군의 시작까지 측정된다. 이 간격은 전기 자극이 동방결절에서 방실결절을 통과하는 데 걸리는 시간을 반영한다. |120 ms 미만의 PR 간격은 울프-파킨슨-화이트 증후군에서와 같이 전기 자극이 방실결절을 우회하고 있음을 시사한다. PR 간격이 지속적으로 200 ms를 초과하면 1도 방실차단으로 진단된다. PR 분절(P파 뒤와 QRS군 앞의 기록 부분)은 일반적으로 완전히 평탄하지만, 심낭염에서는 하강할 수 있다. |120 ~ 200 ms |- |QRS군 |QRS군은 좌우 심실의 빠른 탈분극을 나타낸다. 심실은 심방에 비해 더 큰 근육량 비율을 가지므로, QRS군은 일반적으로 P파보다 훨씬 더 큰 진폭을 가진다. |QRS군이 넓으면(120 ms 이상) 좌각차단, 우각차단 또는 심실빈맥과 같은 심실 리듬에서처럼 심장의 전도 시스템 장애를 시사한다. 중증 고칼륨혈증 또는 삼환계 항우울제 과량복용과 같은 대사 문제도 QRS군을 넓힐 수 있다. 비정상적으로 높은 QRS군은 좌심실비대를 나타낼 수 있고, 매우 낮은 진폭의 QRS군은 심낭삼출 또는 침윤성 심근질환을 나타낼 수 있다. |80 ~ 100 ms |- |J점 |J점은 QRS군이 끝나고 ST분절이 시작되는 지점이다. |J점은 정상 변이로 상승할 수 있다. J점에서 별도의 J파 또는 오스본파의 출현은 저체온증 또는 고칼슘혈증의 특징적 소견이다.[^65] | |- |ST분절 |ST분절은 QRS군과 T파를 연결하며, 심실이 탈분극된 기간을 나타낸다. |일반적으로 등전위이지만, 심근경색이나 허혈에서 하강 또는 상승할 수 있다. ST 하강은 좌심실비대나 디곡신에 의해서도 유발될 수 있다. ST 상승은 심낭염, 브루가다 증후군에 의해서도 유발되거나 정상 변이(J점 상승)일 수 있다. | |- |T파 |T파는 심실의 재분극을 나타낸다. aVR과 V1유도를 제외한 모든 유도에서 일반적으로 위를 향한다. |역전된 T파는 심근허혈, 좌심실비대, 높은 두개내압, 또는 대사 이상의 징후일 수 있다. 뾰족한 T파는 고칼륨혈증이나 매우 초기 심근경색의 징후일 수 있다. |160 ms |- |보정 QT 간격 (QTc) |QT 간격은 QRS군의 시작부터 T파의 끝까지 측정된다. 허용 범위는 심박수에 따라 다르므로, RR 간격의 제곱근으로 나누어 QTc로 보정해야 한다. |연장된 QTc 간격은 심실빈맥성 부정맥과 급사의 위험 인자이다. QT 연장은 유전적 증후군으로 발생하거나 특정 약물의 부작용으로 나타날 수 있다. 비정상적으로 짧은 QTc는 중증 고칼슘혈증에서 볼 수 있다. |<440 ms |- |U파 |U파는 심실중격의 재분극에 의해 발생하는 것으로 추정된다. 일반적으로 낮은 진폭을 가지며, 더 흔하게는 완전히 보이지 않는다. |매우 두드러진 U파는 저칼륨혈증, 고칼슘혈증 또는 갑상선기능항진증의 징후일 수 있다.[^66] | |- |}
심전도 신호 처리에서의 시간-주파수 분석
심전도(ECG) 신호 처리에서 시간-주파수 분석(TFA)은 부정맥이나 일시적 심장 이벤트와 같은 비정상 신호에서 ECG 신호의 주파수 특성이 시간에 따라 어떻게 변하는지 밝히는 데 사용되는 중요한 기술이다.
일반적인 방법 {| class="wikitable" |- !방법 !장점 !단점 !예시 |- |단시간 푸리에 변환 |구현이 간단하고, 안정적이거나 거의 안정적인 심장 리듬 분석에 적합하며, 고속 푸리에 변환(FFT)을 사용하여 쉽게 수행할 수 있다. |시간과 주파수 해상도가 창 길이에 영향을 받아 단기 및 장기 변동을 동시에 효율적으로 포착하기 어렵다. |단기 심박변이도 모니터링. |- |웨이블릿 변환 |다중 해상도 분석을 제공하여 비정상 신호 처리에 적합하다. |계산량이 많다. |P파 또는 T파의 국소 특징 추출 및 심방세동 신호의 주파수 분석. |- |힐버트-황 변환 |완전히 비정상적이고 비선형적인 신호에 적합하다. 순간 주파수 분포를 제공한다. |모드 혼합 문제에 취약하다. |일시적 심박변이도 감지. |- |- |}
단계
1단계: 전처리
- 신호 잡음 제거: 웨이블릿 잡음 제거, 대역통과 필터링(0.5–50 Hz), 또는 주성분 분석(PCA)을 사용하여 근전도(EMG) 잡음을 제거한다.
- 신호 분할: 심박 주기(예: R파 감지)에 기반하여 신호를 분할한다. 2단계: 적절한 시간-주파수 분석 방법 선택
- 응용 요구 사항에 따라 STFT, WT 또는 HHT와 같은 방법을 선택한다. 3단계: 시간-주파수 스펙트럼 계산
- 선택한 방법을 사용하여 시간-주파수 분포를 계산하여 시간-주파수 표현을 생성한다. 4단계: 특징 추출
- 저주파(LF: 0.04–0.15 Hz) 및 고주파(HF: 0.15–0.4 Hz) 성분과 같은 특정 주파수 대역에서 전력 특징을 추출한다. 5단계: 패턴 인식 또는 진단
- 시간-주파수 특징에 기반하여 심장 이벤트를 감지하거나 분류하기 위해 기계 학습 또는 딥러닝 모델을 적용한다.
응용 시나리오
심박변이도 분석(HRV):
- 시간-주파수 분석은 교감 신경계와 부교감 신경계 활동을 분리하는 데 도움이 된다.
심방세동 감지:
- 심방 활동의 시간-주파수 특성을 분석한다.
심실세동 분석:
- 고주파 비정상 성분의 시간-주파수 변화를 감지한다.
사지유도와 심장을 통한 전기 전도

오른쪽에 표시된 애니메이션은 전기 전도 경로가 사지유도에서 심전도 파형을 어떻게 생성하는지를 보여준다. 초록색 영역은 무엇인가? 양의 전류(심장 세포의 탈분극에 의해 생성)가 양극 전극을 향하고 음극 전극에서 멀어지면 심전도에서 양의 편향을 생성한다는 것을 상기하라. 마찬가지로, 양의 전류가 양극 전극에서 멀어지고 음극 전극을 향하면 심전도에서 음의 편향을 생성한다.[^67][^68] 빨간 화살표는 탈분극의 전체적인 이동 방향을 나타낸다. 빨간 화살표의 크기는 그 순간에 탈분극되는 조직의 양에 비례한다. 빨간 화살표는 3개의 사지유도 각각의 축에 동시에 표시된다. 각 사지유도의 축에 대한 빨간 화살표 투영의 방향과 크기가 파란 화살표로 표시된다. 그런 다음, 파란 화살표의 방향과 크기가 이론적으로 심전도의 편향을 결정한다. 예를 들어, 제I유도의 축에서 파란 화살표가 음극 전극에서 오른쪽으로 양극 전극을 향해 이동하면 심전도 선이 상승하여 상향 파형을 생성한다. 제I유도의 축에서 파란 화살표가 왼쪽으로 이동하면 하향 파형이 생성된다. 파란 화살표의 크기가 클수록 해당 사지유도의 심전도 편향이 커진다.[^69]
프레임 1–3은 동방결절에서 생성되어 퍼지는 탈분극을 묘사한다. 동방결절은 너무 작아서 대부분의 심전도에서 그 탈분극이 감지되지 않는다. 프레임 4–10은 탈분극이 심방을 통해 방실결절을 향해 이동하는 것을 묘사한다. 프레임 7에서 탈분극은 심방에서 가장 많은 양의 조직을 통과하며, 이것이 P파의 최고점을 생성한다. 프레임 11–12는 탈분극이 방실결절을 통과하는 것을 묘사한다. 동방결절과 마찬가지로, 방실결절은 너무 작아서 그 조직의 탈분극이 대부분의 심전도에서 감지되지 않는다. 이것이 평탄한 PR 분절을 만든다.[^70]
프레임 13은 흥미로운 현상을 과도하게 단순화된 방식으로 묘사한다. 이것은 탈분극이 히스속과 각을 통해 심실중격을 따라 이동하기 시작하는 것을 묘사한다. 히스속 이후, 전도 시스템은 좌각과 우각으로 분리된다. 두 각 모두 약 1 m/s로 활동전위를 전도한다. 그러나, 프레임 13에서 묘사된 것처럼 활동전위는 우각보다 약 5밀리초 먼저 좌각을 따라 이동하기 시작한다. 이로 인해 심실중격 조직의 탈분극이 프레임 14의 빨간 화살표로 묘사된 것처럼 좌에서 우로 퍼진다. 일부 경우, 이것은 PR 간격 후에 음의 편향을 일으켜 오른쪽 애니메이션의 제I유도에서 볼 수 있는 것과 같은 Q파를 생성한다. 심장의 평균 전기축에 따라 이 현상은 제II유도에서도 Q파를 초래할 수 있다.[^71][^72]
심실중격의 탈분극 후, 탈분극은 심장의 첨부를 향해 이동한다. 이것은 프레임 15–17에서 묘사되며 세 사지유도 모두에서 양의 편향을 생성하여 R파를 만든다. 프레임 18–21은 퍼킨예 섬유의 활동전위를 따라 심장 첨부에서 양 심실을 통해 탈분극이 이동하는 것을 묘사한다. 이 현상은 세 사지유도 모두에서 음의 편향을 생성하여 심전도에서 S파를 형성한다. 심방의 재분극은 QRS군 생성과 동시에 발생하지만, 심실의 조직량이 심방보다 훨씬 크기 때문에 심전도에서 감지되지 않는다. 심실 수축은 심실 탈분극과 재분극 사이에 발생한다. 이 시간 동안 전하의 이동이 없으므로 심전도에서 편향이 생성되지 않는다. 이것이 S파 뒤의 평탄한 ST 분절을 만든다.[^73]
애니메이션의 프레임 24–28은 심실의 재분극을 묘사한다. 심외막은 심실에서 가장 먼저 재분극하는 층이며, 그 다음이 심근이다. 심내막은 가장 마지막에 재분극하는 층이다. 탈분극의 고원기는 심외막 세포보다 심내막 세포에서 더 오래 지속되는 것으로 밝혀졌다. 이로 인해 재분극은 심장의 첨부에서 시작하여 위쪽으로 이동한다. 재분극은 막전위가 안정 시 막전위로 다시 감소하면서 음전류가 퍼지는 것이므로, 애니메이션의 빨간 화살표는 재분극의 반대 방향을 가리킨다. 따라서 이것은 심전도에서 양의 편향을 생성하며 T파를 만든다.[^74]
허혈과 경색
허혈 또는 비ST분절 상승 심근경색(비STEMI)은 ST 하강 또는 T파 역전으로 나타날 수 있다. 또한 QRS의 고주파 대역에 영향을 줄 수 있다.
ST분절 상승 심근경색(STEMI)은 심근경색이 처음 발생한 이후 경과된 시간에 따라 다른 특징적인 심전도 소견을 가진다. 가장 초기의 징후는 초급성 T파로, 허혈성 심근의 국소 고칼륨혈증으로 인한 뾰족한 T파이다. 이것은 수 분에 걸쳐 최소 1 mm의 ST분절 상승으로 진행된다. 수 시간에 걸쳐 병적 Q파가 나타나고 T파가 역전될 수 있다. 수 일에 걸쳐 ST 상승이 소실된다. 병적 Q파는 일반적으로 영구적으로 남는다.[^16]
STEMI에서 폐색된 관상동맥은 ST 상승의 위치에 따라 확인할 수 있다. 좌전하행(LAD) 동맥은 심장의 전벽에 혈액을 공급하므로 전방 유도(V1과 V2)에서 ST 상승을 유발한다. 좌회선(LCx) 동맥은 심장의 측면에 혈액을 공급하므로 측방 유도(I, aVL, V6)에서 ST 상승을 유발한다. 우관상동맥(RCA)은 일반적으로 심장의 하면에 혈액을 공급하므로 하방 유도(II, III, aVF)에서 ST 상승을 유발한다.[^75]
인공물
심전도 기록은 환자의 움직임에 영향을 받는다. 일부 리듬감 있는 움직임(예: 떨림이나 진전)은 부정맥의 착각을 만들 수 있다.[^76] 인공물은 근육 움직임이나 전기 장치의 간섭과 같은 이차적 내부 또는 외부 원인에 의해 발생하는 왜곡된 신호이다.[^17][^77]
왜곡은 의료 종사자에게 상당한 문제를 제기하며,[^17] 이러한 거짓 신호를 안전하게 인식하기 위해 다양한 기법[^78]과 전략을 사용한다. 심전도 인공물을 실제 심전도 신호와 정확하게 분리하는 것은 환자 결과와 법적 책임에 중대한 영향을 미칠 수 있다.[^79]
부적절한 유도 배치(예: 사지유도 두 개를 바꿈)는 모든 심전도 기록의 0.4%에서 4%에서 발생하는 것으로 추정되며,[^80] 혈전용해 요법의 불필요한 사용을 포함한 부적절한 진단과 치료를 초래하였다.[^81][^82]
해석
전문 간호사이자 응급구조사인 Whitbread는 정상 심전도의 10가지 규칙을 제안하며, 이로부터의 이탈은 병리를 나타낼 가능성이 높다.[^83] 이에 추가하여 12유도(및 15유도 또는 18유도) 해석을 위한 15가지 규칙이 만들어졌다.[^84]
규칙 1: aVR의 모든 파형은 음성이다.
규칙 2: ST분절(J점)은 등전위선에서 시작한다(V1 및 V2에서는 1 mm 이하의 상승이 있을 수 있다).
규칙 3: PR 간격은 0.12–0.2초여야 한다.
규칙 4: QRS군은 0.11–0.12초를 초과하지 않아야 한다.
규칙 5: QRS군과 T파는 사지유도에서 같은 일반적 방향을 가지는 경향이 있다.
규칙 6: 흉부(전흉부) 유도에서 R파는 V1에서 최소 V4까지 증가하며, 이후 감소할 수도 있고 그렇지 않을 수도 있다.
규칙 7: QRS군은 제I유도와 제II유도에서 주로 양성이다.
규칙 8: P파는 제I유도, 제II유도, V2~V6에서 양성이다.
규칙 9: 제I유도, 제II유도, V2~V6에서 Q파가 없거나 작은 q파(<0.04초 폭)만 있다.
규칙 10: T파는 제I유도, 제II유도, V2~V6에서 양성이다. T파의 끝은 등전위 기준선 아래로 떨어지지 않아야 한다.
규칙 11: V1의 가장 깊은 S파와 V5 또는 V6의 가장 높은 R파의 합이 >35 mm인가?
규칙 12: 엡실론파가 있는가?
규칙 13: J파가 있는가?
규칙 14: 델타파가 있는가?
규칙 15: 폐쇄성 심근경색(OMI)을 나타내는 패턴이 있는가?
진단
심전도검사를 기반으로 수많은 진단과 소견을 내릴 수 있으며, 그 중 많은 부분이 위에서 논의되었다. 전반적으로 진단은 패턴을 기반으로 이루어진다. 예를 들어, P파 없이 나타나는 "불규칙하게 불규칙한" QRS 복합파는 심방세동의 특징적 소견이다; 그러나 QRS 복합파의 형태를 변화시키는 다발갈래차단과 같은 다른 소견도 함께 나타날 수 있다. 심전도는 단독으로 해석할 수 있지만, 모든 진단 검사와 마찬가지로 환자의 맥락에서 적용되어야 한다. 예를 들어, 뾰족한 T파의 관찰만으로는 고칼륨혈증을 진단하기에 충분하지 않으며, 이러한 진단은 혈중 칼륨 수치를 측정하여 확인해야 한다. 반대로, 고칼륨혈증이 발견되면 뾰족한 T파, 넓어진 QRS 복합파, P파 소실과 같은 징후를 확인하기 위해 심전도 검사를 시행해야 한다. 다음은 심전도 기반 진단의 체계적 목록이다.[^85]
리듬 장애 또는 부정맥:^86
- 빠른 심실 반응이 없는 심방세동 및 심방조동
- 심방 조기수축(PACs) 및 심실 조기수축(PVCs)
- 동성 부정맥
- 동성 서맥 및 동성 빈맥
- 동성 휴지 및 동방 정지
- 동결절 기능장애 및 서맥-빈맥 증후군
- 상심실성 빈맥 ** 빠른 심실 반응을 동반한 심방세동 ** 빠른 심실 반응을 동반한 심방조동 ** 방실결절 회귀성 빈맥 ** 방실 회귀성 빈맥 ** 접합부 이소성 빈맥 ** 심방 빈맥 *** 이소성 심방 빈맥 (단일 초점) *** 다초점 심방 빈맥 *** 발작성 심방 빈맥 ** 동방결절 회귀성 빈맥
- 넓은 QRS 복합파 빈맥 ** 심실조동 ** 심실세동 ** 심실빈맥 (단형성 심실빈맥) ** 비틀림형 심실빈맥 (다형성 심실빈맥)
- 조기흥분 증후군 ** Lown–Ganong–Levine 증후군 ** Wolff–Parkinson–White 증후군
- J파 (Osborn파)
심장 차단 및 전도 장애:
- 동방 차단: 1도, 2도, 3도
- 방실결절 ** 1도 방실 차단 ** 2도 방실 차단 (Mobitz [Wenckebach] I형 및 II형) ** 3도 방실 차단 또는 완전 방실 차단
- 우각 ** 불완전 우각 차단 (IRBBB) ** 완전 우각 차단 (RBBB)
- 좌각 ** 불완전 좌각 차단 (ILBBB) ** 완전 좌각 차단 (LBBB) ** 좌전섬유속 차단 (LAFB) ** 좌후섬유속 차단 (LPFB) ** 이중섬유속 차단 (LAFB + LPFB) ** 삼중섬유속 차단 (LAFB + LPFB + RBBB)
- QT 증후군 ** Brugada 증후군 ** 짧은 QT 증후군 ** 긴 QT 증후군, 유전성 및 약물 유발성
- 우심방 및 좌심방 이상
전해질 장애 및 중독:
- 디기탈리스 중독
- 칼슘: 저칼슘혈증 및 고칼슘혈증
- 칼륨: 저칼륨혈증 및 고칼륨혈증
- 세로토닌 독성
허혈 및 경색:
- Wellens 증후군 (좌전하행지 폐색)
- de Winter T파 (좌전하행지 폐색)[^87]
- ST 상승 및 ST 하강
- 고주파 QRS 변화
- 심근경색 (심장마비) ** 비Q파 심근경색 ** 비ST분절상승 심근경색 (NSTEMI) ** ST분절상승 심근경색 (STEMI) ** LBBB 동반 허혈에 대한 Sgarbossa 기준
구조적:
- 급성 심낭염
- 우심실 및 좌심실 비대
- 우심실 부하 또는 S1Q3T3 (폐색전증에서 관찰될 수 있음)
기타 현상:
- 심장 이탈전도 ** Ashman 현상
- 은폐 전도
- 전기적 교대맥
역사


- 1872년, Alexander Muirhead는 발열 환자의 손목에 전선을 부착하여 심장 박동의 전자 기록을 얻었다고 보고되었다.[^88]
- 1882년, 개구리를 대상으로 연구하던 John Burdon-Sanderson은 전위 변화 사이의 간격이 전기적으로 정지 상태가 아님을 최초로 인식하고, 이 기간을 "등전위 간격"이라는 용어로 명명하였다.[^89]
- 1887년, Augustus Waller[^18]는 투영기에 부착된 리프만 모세관 전위계로 구성된 ECG 기계를 발명하였다. 심장 박동의 파형은 장난감 기차에 고정된 사진 건판 위에 투영되었다. 이를 통해 심장 박동을 실시간으로 기록할 수 있게 되었다.
- 1895년, Willem Einthoven은 모세관 전위계로 얻은 실제 파형을 해당 기기의 부정확성을 보정하기 위한 방정식으로 수정하여 만든 이론적 파형의 편향에 P, Q, R, S, T라는 문자를 부여하였다. 모세관 전위계의 파형에 사용된 A, B, C, D와 다른 문자를 사용함으로써 보정 전과 보정 후의 선을 같은 그래프에 그릴 때 비교가 용이해졌다.[^19] 이 문자들은 오늘날에도 여전히 사용되고 있다. Einthoven은 또한 다수의 심혈관 질환의 심전도 특징을 기술하였다.
- 1897년, 프랑스 공학자 Clément Ader가 현악 검류계를 발명하였다.[^90]
- 1901년, 네덜란드 레이덴에서 연구하던 Einthoven은 현악 검류계를 사용하여 최초의 실용적인 ECG를 만들어냈다.[^91] 이 장치는 Waller가 사용한 모세관 전위계보다 훨씬 민감하였다.
- 1924년, Einthoven은 ECG 개발에 대한 선구적 업적으로 노벨 의학상을 수상하였다.[^20]
- 1927년까지 General Electric은 현악 검류계를 사용하지 않고도 심전도를 생성할 수 있는 휴대용 장치를 개발하였다. 이 장치는 라디오에 사용되는 것과 유사한 증폭관과 내장 램프, 그리고 전기 펄스의 파형을 필름에 투사하는 회전 거울을 결합한 것이었다.[^92]
- 1937년, Taro Takemi가 새로운 휴대용 심전계를 발명하였다.[^93]
- 1942년, Emanuel Goldberger는 Wilson의 단극 유도 전압을 50% 증가시켜 증강 사지 유도 aVR, aVL, aVF를 만들었다. 이것을 Einthoven의 세 가지 사지 유도와 여섯 가지 흉부 유도에 추가함으로써 오늘날 사용되는 12유도 심전도가 완성되었다.[^21]
- 1940년대 후반, Rune Elmqvist는 심장의 전위에 의해 편향되는 가느다란 잉크 분사를 이용한 잉크젯 프린터를 발명하였으며, 우수한 주파수 응답과 종이 위에 ECG를 직접 기록하는 기능을 갖추고 있었다. 밍고그라프(Mingograf)라 불린 이 장치는 1990년대까지 Siemens Elema에 의해 판매되었다.[^94]
어원
이 단어는 그리스어 electro(전기 활동과 관련된), kardia(심장), graph("기록하다")에서 유래하였다.[^95]
같이 보기
- 신호 평균화 심전도
- 심장의 전기 전도계
- 뇌전도
- 위전도
- 구개전도
- 망막전위도
- 응급의학
- 심전학의 순문제
- 심박수
- 심박수 모니터
- 무선 보행 ECG
주석
외부 링크
- 1장의 A4 용지에 담긴 전체 ECG 과정 - ECGpedia에서 제공, ECG 판독 과정을 위한 위키 백과사전
- Wave Maven – 대규모 ECG 연습 문제 데이터베이스 - Beth Israel Deaconess Medical Center 제공
- PysioBank – 생리학적 신호(여기서는 ECG)가 포함된 무료 과학 데이터베이스
- EKG Academy – 무료 EKG 강의, 훈련 및 퀴즈
- ECG 학습 센터 - University of Utah의 Eccles Health Sciences Library에서 제작
참고 문헌
[^1]: AMA Manual of Style. [[미국의학협회]]
[^2]: Merriam-Webster's Collegiate Dictionary. (2025년 9월)
[^3]: Bunce, Nicholas H.. 쿠마와 클라크의 임상의학. Elsevier. (2020)
[^4]: Aswini Kumar MD. 심전도 - 간소화. LifeHugger
[^5]: Masters, Jo. 수의간호학 교과서. Butterworth-Heinemann. (2003)
[^6]: Galli, Alessio. 홀터 모니터링과 루프 기록기: 연구에서 임상 실무까지. (2016)
[^7]: Moyer VA. 심전도를 이용한 관상동맥 심장질환 선별검사: 미국 예방서비스 태스크포스 권고 성명. (2012년 10월 2일)
[^8]: Consumer Reports. 심전도 및 운동 부하 검사: 심장질환을 위해 필요한 경우와 그렇지 않은 경우. [[컨슈머 리포트]]. (2012년 4월)
[^9]: 12유도 심전도 전극 배치. (2019-04-27)
[^10]: Klingfield, Paul. 심전도의 표준화 및 해석을 위한 권고사항: 제1부: 심전도와 그 기술. [[미국심장협회]]. (2007년 3월 13일)
[^11]: 12유도 심전도 전극 배치. (2014-04-27)
[^12]: 심전도 해석
[^13]: Mc Loughlin, MJ. 전흉부 쌍극 유도: 전방 급성 심근경색 연구를 위한 새로운 방법
[^14]: Meigas, K. 감소된 페이싱 전류 역치에서 경식도 자극을 수행하기 위한 장치 및 방법
[^15]: Pehrson, Steen M.. 부정맥 관련 증상 또는 확인된 상심실성 빈맥 환자에서 경식도 심방 자극 및 기록의 임상적 가치 - 임상 병력 및 침습적 연구와의 상관관계
[^16]: 심근경색의 재정의 - 유럽심장학회/미국심장학회 합동위원회의 심근경색 재정의에 관한 합의 문서
[^17]: Takla, George. 수술 중 환자 모니터 데이터의 인공물 문제: 임상 및 방법론적 검토
[^18]: Waller AD. 심장 박동에 수반되는 기전력 변화에 대한 인체 시연
[^19]: Hurst JW. 심전도 파형의 명명과 그 기원에 대한 간략한 설명. (1998년 11월 3일)
[^20]: Cooper JK. 100년 전의 심전도학. 기원, 선구자, 기여자
[^21]: 심전도의 (그리 짧지 않은) 역사.
[^22]: EKG의 정의
[^23]: Lyakhov, Pavel. 웨이블릿 기반 전처리를 이용한 심전도 신호에서의 심방세동 신경망 판별 시스템. (2021년 1월)
[^24]: Hoyland, Philip. 심실 빈맥의 자동 다중 매개변수 카테터 매핑을 위한 페이싱 심전도 검출기 및 윤곽 추출기. (2020)
[^25]: Bigler, Marius Reto. 심근 허혈 검출을 위한 관상동맥 내 심전도 매개변수의 정확성. (2021년 1월)
[^26]: Prabhakararao, Eedara. 주의 순환 신경망을 이용한 심전도 기반 심근경색 중증도 단계 분류. (2020년 8월 1일)
[^27]: Carrizales-Sepúlveda, Edgar Francisco. 저칼륨혈증, 심한 쇠약 및 심전도상 U파를 동반한 톨루엔 독성. (2019년 11월)
[^28]: Walraven, Gail. 기본 부정맥. Brady/Pearson. (2011)
[^29]: 심장질환: 심혈관의학 교과서. Saunders. (1997)
[^30]: STEMI란 무엇인가? - ECG 의학 교육. (2015-06-24)
[^31]: NSTEMI란 무엇인가? 알아야 할 사항. (2015-04-30)
[^32]: Drew, B. J.. 병원 환경에서의 심전도 모니터링 실무 표준. (2004년 10월 26일)
[^33]: US Preventive Services Task, Force.. 심전도를 이용한 심혈관 질환 위험 선별검사: 미국 예방서비스 태스크포스 권고 성명. (2018년 6월 12일)
[^34]: Corrado, D.. 젊은 운동선수의 비대심근병증 선별검사. (1998-08-06)
[^35]: Tippit, Harvey. 심첨부 심장도. (1967-08-14)
[^36]: 심전계, ECG. 세계보건기구
[^37]: 빌 게이츠가 말하는 미래를 발명하는 방법
[^38]: FDA, AliveCor 심장 모니터 승인
[^39]: 심전도 검사의 위험성
[^40]: Schläpfer, J. 컴퓨터 해석 심전도: 이점과 한계.. (2017-08-29)
[^41]: Macfarlane, P.W.. 안정 시 12유도 전극. (1995)
[^42]: Jowett, N I. 12유도 심전도 시행 시 변경된 전극 배치를 기록해야 한다. (2005년 2월)
[^43]: Drew, Barbara J.. 병원 환경에서의 심전도 모니터링 실무 표준: 미국심장협회 심혈관간호, 임상심장학 및 청소년 심혈관질환 협의회의 과학적 성명: 국제전산심전도학회 및 미국중환자간호사협회의 승인. (2004-10-26)
[^44]: Kavuru, Madhav S.. 소아 및 기초 심전도학. (1987)
[^45]: Tsukada, Yayoi Tetsuou. 심전도 모니터링을 위한 착용형 직물 전극의 검증. (2019년 7월)
[^46]: Gargiulo, GD. 윌슨 중심 단자 측정을 위한 진정한 단극 심전도 장치.. (2015)
[^47]: Kligfield, P. 심전도의 표준화 및 해석을 위한 권고사항: 제1부: 심전도와 그 기술: 미국심장협회 심전도 및 부정맥 위원회, 임상심장학 협의회; 미국심장학회 재단; 및 심장 리듬 학회의 과학적 성명.. (2007)
[^48]: 사지 유도 – 심전도 전극 배치 – 심장의 정상 기능 – 심장학 교육 패키지 – 실습 학습 – 간호학과 – 노팅엄 대학교. Nottingham.ac.uk
[^49]: 제1과: 표준 12유도 심전도. Library.med.utah.edu
[^50]: Jin, Benjamin E.. 아인트호벤 삼각형을 설명하기 위한 간단한 장치. (2012년 12월)
[^51]: Madias, JE. 윌슨 단자 대 골드버거 단자를 통한 단극 심전도 사지 유도의 기록: aVR, aVL, aVF의 재검토.. (2008)
[^52]: Buttner, Robert. 루이스 유도. (2022-01-29)
[^53]: Zhang, Yongan. RT-RCG: 심장 내 전위도로부터 효과적이고 실시간 심전도 재구성을 위한 신경망 및 가속기 탐색. (2022년 4월 30일)
[^54]: Pennoyer, James. 선천성 교정 대혈관 전위 환자에서 두 가지 거대 회귀 심방 빈맥의 성공적인 카테터 절제: 증례 보고. (2020년 10월)
[^55]: Ewy, Gordon A. 전기기계적 해리의 정의. (1984년 9월)
[^56]: Avram, Robert. Health eHeart 연구에서의 실제 심박수 기준치. (2019년 6월 25일)
[^57]: Schrepel, Caitlin. 작업 전환 시 해석을 촉진하기 위한 허혈성 심전도 패턴 인식: 병렬 교육과정. (2021년 9월 7일)
[^58]: Becker, Daniel E.. 심전도 해석의 기초. (2006)
[^59]: Fleming, Susannah. 출생부터 18세까지 소아의 심박수 및 호흡수 정상 범위: 관찰 연구의 체계적 검토. (2011년 3월)
[^60]: QRS 복합체 관계에 대한 샘플 기록
[^61]: Surawicz, Borys. 초의 임상 실무 심전도학: 성인 및 소아. Saunders/Elsevier. (2008)
[^62]: Kashou, Anthony H.. 전기적 우축 및 좌축 편위. StatPearls Publishing. (2022)
[^63]: Publishing, M. D. K.. 심전도 (빠른 학습 가이드). Speedy Publishing LLC. (2015-04-28)
[^64]: 심전도 학습 가이드
[^65]: 심한 고칼슘혈증에 의해 유발된 "정상 체온" 오스본파
[^66]: Houghton, Andrew R. 심전도 이해하기, 제3판. Hodder Education. (2012)
[^67]: Cardio-online. 심전도(EKG) 용지.. (2012-12-12)
[^68]: 용적 도체 원리와 심전도 해석 규칙
[^69]: Sattar, Yasar. 심전도. StatPearls Publishing. (2022)
[^70]: Noble, R. Joe. 심전도학. Butterworths. (1990)
[^71]: Scher, Allen M.. 심실 중격의 활성화. (1955년 1월)
[^72]: 심실 탈분극과 평균 전기축
[^73]: Kashou, Anthony H.. ST 분절. StatPearls Publishing. (2022)
[^74]: Lukas, Anton. 심실의 심외막, 중간 심근 및 심내막 층에서의 심근 세포 전기생리학. (2016-06-29)
[^75]: Warner, Matthew J.. 하벽 심근경색. StatPearls Publishing. (2022)
[^76]: Segura-Sampedro, Juan José. 적절한 전기생리학적 기초를 갖춘 심방조동 심전도의 유용성
[^77]: Kligfield, Paul. 심전도의 표준화 및 해석을 위한 권고사항: 제1부: 심전도와 그 기술: 미국심장협회 심전도 및 부정맥 위원회, 임상심장학 협의회; 미국심장학회 재단; 및 심장 리듬 학회의 과학적 성명: 국제전산심전도학회의 승인. (2007-03-13)
[^78]: 심전도 인공물 최소화. Physio-Control, Inc., Redmond WA. (2015)
[^79]: Mangalmurti, Sandeep. 미국 심장전문의의 의료 전문가 배상책임 위험
[^80]: Batchvarov, Velislav N.. 심전도 기록 중 잘못된 전극 케이블 연결. (2007년 11월)
[^81]: Chanarin N., Caplin J., Peacock A.. "가성 재경색": 심근경색 후 심전도 유도 전치의 결과
[^82]: Guijarro-Morales A., Gil-Extremera B., Maldonado-Martín A.. 우측 팔과 다리 케이블의 부적절한 연결로 인한 심전도 진단 오류
[^83]: Whitbread, Mark. 정상 심전도 판독. (2006년 1월)
[^84]: Mallinson, Tom. 심전도 판독을 위한 추가 규칙. (2023년 3월 2일)
[^85]: Montague, Brian T.. 고칼륨혈증에서의 심전도 변화 빈도에 대한 후향적 검토. (2008년 3월)
[^87]: de Winter, Robert. 근위부 좌전하행지 폐색의 새로운 심전도 징후. (2008년 11월 6일)
[^88]: Birse, Ronald M. Muirhead, Alexander (1848–1920), 전기공학자
[^89]: Rogers, Mark C.. 역사적 주석: Sir John Scott Burdon-Sanderson (1828-1905) 전기생리학의 선구자. (1969)
[^90]: Interwoven W. 새로운 검류계
[^91]: 아인트호벤의 현 검류계: 최초의 심전계. (1927년 9월 29일)
[^92]: Blackford, John M., MD. 심전도학: 병원 직원 앞에서의 짧은 강연. (1927년 5월 1일)
[^93]: 다케미 다로 박사. (2012-08-27)
[^94]: cite web title = 심전도의 (그리 짧지 않은) 역사 publisher = ECG Library date = 2006-01-03 url = https://www.ecglibrary.com/ecghist.html doi = access-date = 202
[^95]: , . 심전도의 흥미로운 역사